Medicamentele antidiabetice ar trebui, de asemenea, să protejeze inima și rinichii!
Diabeticii de tip 2 cu boli de inimă și rinichi ar trebui să primească acum agoniști GLP-1 sau inhibitori SGLT-2 în conformitate cu liniile directoare. În general, criterii precum obezitatea sunt importante la alegerea medicamentelor.
Exerciții fizice, hrană sănătoasă și metformină. Aceasta a fost terapia de bază pentru diabetul de tip 2. De mulți ani, după metformină, recomandările au fost adaptate noilor date ale studiului. Diabetologii sunt ghidați de recomandările Societății Europene pentru Diabet EASD și ale omologului său american ADA [1].
Există și alte boli?
Atunci când alegeți un medicament, trebuie mai întâi decis dacă este prezentă o boală cardiovasculară aterosclerotică (ASCVD), insuficiență cardiacă sau boală renală cronică. Următorul este considerat a fi un risc crescut de ASCVD:
Vârsta ≥ 55 ani plus hipertrofia ventriculară stângă (VSH) sau
stenoza arterială> 50% în vasele coronariene, carotide și/sau gambale.
Pentru aceste boli și riscuri se recomandă, de asemenea, un inhibitor SGLT-2 sau un agonist GLP-1. Potrivit prof. Hamann, Bad Homburg, acestea includ empagliflozin, liraglutide și dulaglutide, precum și dapagliflozin într-o măsură limitată.
Dacă accentul este pus pe ASCVD sau un risc crescut de ASCVD, sunt preferați agoniștii GLP-1.
Dacă insuficiența cardiacă sau bolile cronice de rinichi sunt principalul obiectiv, trebuie prescris un inhibitor SGLT-2. Acest lucru se aplică în special insuficienței cardiace cu o fracție de ejecție redusă de 30 mg/g) și macroalbuminuriei (> 300 mg/g creatinină).
Dacă combinația a două nu este suficientă pentru obiectivul HbA1c, celălalt grup de substanțe trebuie prescris ca al treilea agent antidiabetic. În caz de intoleranță sau contraindicații, trebuie selectate preparate pentru care sa demonstrat siguranța cardiovasculară.
Armamentariul pentru terapia anti-glicemică este special adaptat pacienților.
Efect suplimentar al reducerii greutății
În cazul pacienților fără boli secundare, la alegerea unui medicament intră în joc efecte suplimentare, cum ar fi reducerea greutății. Dacă HbA1c este cu 1,5 puncte procentuale și mai mult peste intervalul țintă, o combinație de două poate fi prescrisă la început. Recomandat în general pentru:
Preferință pentru evitarea hipo: inhibitori DPP4, glitazone, agoniști GLP-1 sau inhibitori SGLT2. Dacă o combinație de trei nu este suficientă, se recomandă o combinație de patru dintre aceste preparate. Ca o escaladare suplimentară, se recomandă administrarea suplimentară a unei sulfoniluree sau a unei insuline bazale.
Preferință pentru pierderea în greutate: inhibitori SGLT2 sau agoniști GLP-1. Dacă obiectivul HbA1c nu este atins cu combinația cu două căi, o combinație cu trei căi de metformină, agonist GLP-1 și terapia cu inhibitori SGLT2 este tratamentul la alegere. Dacă acest lucru nu este suficient, se recomandă un antidiabetic oral suplimentar, posibil în asociere cu terapia nutrițională plus dieta cu formulă sau chirurgia metabolică.
Preferință pentru costuri reduse: sulfoniluree sau glitazone. Dacă obiectivul HbA1c nu este atins cu combinația cu două căi, o combinație cu trei căi (metformină, sulfoniluree și glitazonă) este tratamentul la alegere. O insulină bazală ieftină sau un alt agent antidiabetic oral (inhibitor DPP4/SGLT2) este recomandat ca o escaladare suplimentară.
Intrarea în terapia cu injecție
Un agonist GLP-1 este recomandat ca prioritate pentru începerea terapiei cu injecție, atâta timp cât HbA1c este sub 11%, pot fi excluse dezechilibrele metabolice cu semne de deficit de insulină și diabetul de tip 1. Insulina bazală trebuie adăugată numai dacă HbA1c sub agonistul GLP-1 este cu mult peste intervalul țintă.
O insulină prandială la masă cu cea mai mare creștere a zahărului din sânge este recomandată ca escaladare. Dacă acest lucru nu este suficient, este necesară o terapie cu insulină intensificată . Wolfgang Geissel
1. doi: 10.1007/s00125-019-05039-w
Pierderea în greutate este esențială!
Cum scapă pacienții de diabet
Diabeticii obezi de tip 2 ar trebui să știe: Conform datelor studiului, oricine reduce greutatea cu 10 kg sau mai mult are 50% șanse de remisie.
Rezultatele chirurgiei bariatrice, care pot prezenta rate de remisie foarte mari, au arătat că se poate reveni la normal din cauza diabetului de tip 2. Grupul de lucru al prof. Taylor, Newcastle, a reușit să demonstreze că o remisie de lungă durată a diabetului de tip 2 este posibilă și fără o operație [1].
Un studiu din Qatar arată acum că terapia poate avea succes [2]. Cei 147 de participanți au avut diabet de tip 2 timp de aproape doi ani. Peste 50% au primit deja două sau mai multe medicamente antidiabetice. Grupul de control a fost tratat în conformitate cu liniile directoare, în timp ce grupul de intervenție a primit un înlocuitor de masă lichid pentru a obține o pierdere drastică în greutate. În decurs de un an, pacienții martor și-au redus greutatea în medie cu 4 kg, pacienții cu intervenție cu 12 kg. Un metabolism complet normalizat (HbA1c
APROPO
. este riscul de cancer de colon la diabetul de tip 2 a crescut cu 30%. Cancerul de colon este, de asemenea, adesea fatal la diabetici. Exercițiile fizice regulate și o dietă echilibrată împiedică acest lucru. Pacienții ar trebui, de asemenea, să profite de detectarea precoce.
. crește insuficiența cardiacă în diabetul de tip 2 Riscul de deces aparent mult mai mare decât orice alte sechele cardiace sau renale, relatează cercetătorii danezi. Ei au analizat datele de la 153.403 pacienți cu diabet de tip 2 nou diagnosticat. Pacienții de tip 2 cu insuficiență cardiacă au prezentat un risc triplu de deces comparativ cu pacienții fără insuficiență cardiacă.

Circul Cardiovasc Qual și rezultate 2020
Evitați complicațiile cu spray cu glucagon
Terapie simplă de urgență pentru hipoglicemie
Un spray nazal de glucagon simplifică terapia pentru hipoglicemia severă. Studiile arată, de asemenea, că.
Un spray nazal cu glucagon (Baqsimi®) este disponibil pentru prima dată pentru tratarea hipoglicemiei severe. Preparatul simplifică semnificativ terapia de urgență. Preparatele convenționale pentru injecția intramusculară (IM) trebuie amestecate laborios într-un proces în mai multe etape.
Avantajele dovedite în studii
Avantajul spray-ului a fost dovedit într-un studiu. Laicii medicali au trebuit să ofere o păpușă fie glucagonul intranasal, fie IM. administra. Mai mult de 90% din glucagonul nazal a fost administrat complet, i.m. Glucagon doar 13% [1].
Există, de asemenea, date de studiu cu privire la eficacitatea spray-ului: obține creșteri ale zahărului din sânge similare cu cele obținute cu preparatele injectabile. Glucoza plasmatică a crescut cu 20 mg/dl sau mai mult în decurs de 30 de minute de la toți participanții la un studiu după o scădere a glucozei indusă de insulină și administrarea ulterioară a spray-ului [2]. O congestie nazală nu afectează absorbția glucagonului și utilizarea accidentală este sigură. Cu un nivel de zahăr din sânge de 120 mg/dl, se poate aștepta o creștere de aproximativ 150 mg/dl. hub
1. doi: 10.1089/dia.2016.0460
2. doi: 10.1007/s00125-018-4693-0
Scor ieftin cu academia de vară!
De asemenea, în 2020, am organizat cursuri CME selectate pentru pregătirea dvs. de medic generalist în academia de vară.
Puteți găsi cursul curent pe tema „Diabet” la www.springermedizin.de/cme-sommerakademie
"Screening pentru diabetul de tip 2 "
Pentru a participa, aveți nevoie de pachetul de formare avansată, care vă oferă 60 de zile de acces la Academia de vară 2020 pentru doar 29 EUR: www.springermedizin.de/cme-sommerakademie-teilhaben
Folosiți ora de vară pentru a colecta puncte CME și pentru a vă antrena rapid și eficient!
Inovații în terapia diabetului
De la telemedicină la buclă închisă
Tehnicile moderne permit un control metabolic rafinat, în special în terapia cu insulină. Studiile arată potențialul strategiilor.
Tehnologia medicală revoluționează diabetologia și mulți pacienți pot beneficia. Spectrul variază de la aplicații simple în telemedicină până la măsurarea continuă a glucozei (CGM) și analiza volumelor de date obținute la sistemele cu buclă închisă pentru aplicarea automată a insulinei.
Doza optimă de insulină în patru până la douăsprezece săptămâni
Noul serviciu îl face mai ușor pentru pacienții cu diabet zaharat de tip 2, de ex. intrarea în „terapia orală bazată pe insulină bazală” (BOT). În timpul fazei sensibile de titrare, pacienții primesc zilnic două mesaje pe telefoanele mobile: dimineața pentru a le reaminti să ia valorile postului și seara pentru a le oferi sfaturi cu privire la modul de ajustare a dozei de insulină. Valorile dozei pentru titrare provin din studiile asupra insulinei utilizate, după cum a raportat Roche Diabetes Care. Experiența a arătat că pacienții pot determina doza optimă de insulină în termen de patru până la douăsprezece săptămâni și pot câștiga încredere în siguranța și eficacitatea terapiei lor.
CGM pentru controlul metabolic
În studiul randomizat GOLD de acum patru ani, CGM-ul diabeticilor de tip 1 a fost comparat cu auto-monitorizarea glicemiei (SMBG) de mai multe ori pe zi. În comparație, CGM a condus la un control mai bun al HbA1c.
Extensia deschisă SILVER a analizat acum întrebarea cât durează efectul. Au participat 107 din 138 de pacienți din faza randomizată. Grupul de comparație a fost grupurile originale GOLD cu SMBG.
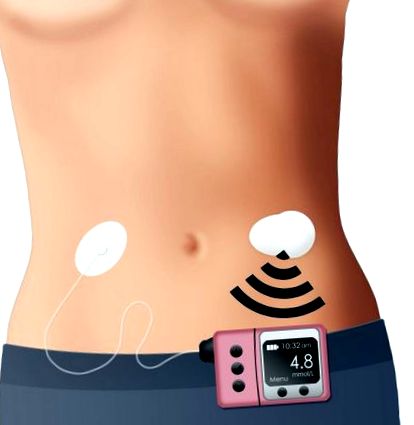
Buclă închisă a senzorului de glucoză și a pompei de insulină.
Rezultat: CGM a arătat, de asemenea, beneficii foarte semnificative pe termen lung în practic toți parametrii glicemici. După 16 luni de CGM, pacienții erau încă în intervalul țintă de glucoză (70-180 mg/dl) timp de 51% din timpul zilnic, comparativ cu 43% pentru SMBG. Cu CGM, timpii în intervalul de hipoglicemie au fost de 2,9% (sub 70 mg/dl) și 0,6% (sub 54 mg/dl). Cu SMBG a fost de 5,4% și 2,1%. Grupul CGM a evoluat, de asemenea, semnificativ mai bine pe termen lung în ceea ce privește timpii de hiperglicemie. Pacienții cu CGM au fost, de asemenea, mai mulțumiți de terapia lor.
Un studiu arată: Bucla închisă se dovedește în viața de zi cu zi
„International Diabetes Closed Loop Trial” (iDCL) cu 168 diabetici de tip 1 a atras atenția toamna trecută [1]. Sistemul „Control IQ” a fost testat în cadrul studiului finanțat din fonduri publice (pompa de la „Tandem Diabetes Care” plus sistemul CGM de la Dexcom). Următoarea cea mai bună alternativă, terapia cu pompă susținută de senzori, a servit drept comparație. Participanții au acoperit o gamă largă: (Vârsta: 14-71 ani, HbA1c: 5,4-10,6%).
Rezultat: Toți pacienții au finalizat studiul. Cu sistemul hibrid automat pentru administrarea insulinei pe timp de noapte, „timpul în intervalul” (timpul în intervalul țintă de glucoză 70-180 mg/dl) ar putea fi îmbunătățit cu o medie de 2,6 ore pe zi pe parcursul a șase luni, spune liderul studiului, Prof. Boris Kovatchev de la universitate raportat în Virginia la Congresul ATTD. HbA1c, (-0,33 puncte procentuale), valoarea medie a glucozei (-13 mg/dl) și perioadele de hipoglicemie (-0,88%) și hiperglicemia (-1%) au fost, de asemenea, reduse. Eficacitatea imediată asupra TIR imediat după începerea studiului a fost remarcabilă, la toți pacienții, indiferent de vârstă și de controlul anterior al metabolismului. Wolfgang Geissel
1 NEJM 2019; 381: 1707. doi: 10.1056/NEJMoa1907863.
DIABET ȘI COVID-19
10% diabeticul cu antecedente severe de COVID-19 a murit în șapte zile de la spitalizare într-un studiu. În studiu, cercetătorii au analizat evoluția infecțiilor cu SARS-CoV-2 la 1.300 de diabetici. 29% au fost intubați sau au murit în decurs de șapte zile (obiectiv primar compozit). IMC a fost singurul factor de risc variabil asociat cu prognosticul. gheaţă
Buclă închisă hibridă care economisește timp
2,6 ore s-a obținut mai mult timp în intervalul țintă de glucoză (70-180 mg/dl) pe zi cu un sistem hibrid în buclă închisă în studiul iDCL.
- Menținerea greutății cu CRC -, de asemenea, springerlink supraponderal
- Slimming Belt, noua centură de sudoare la prețuri accesibile, care este disponibilă și pentru clienții germani de o lună
- Cele mai importante 6 reguli pentru a pierde în greutate chiar și atunci când lucrezi noaptea - uite
- Diagnosticul dismotilității esofagului și a stomacului SpringerLink
- Influența fluajului asupra capacității portante a tijelor de compresie din lemn SpringerLink
