Cancerul de stomac: simptome, cauze, terapie
Cancerul de stomac începe de obicei de la celulele degenerate din mucoasa stomacului. Semnele timpurii lipsesc adesea sau sunt nespecifice, motiv pentru care cancerul gastric este adesea descoperit târziu
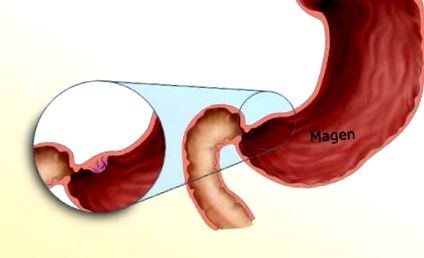
Carcinomul poate duce la constricții la ieșirea stomacului
- Definiție: ce este cancerul de stomac?
- Simptome: care sunt semnele cancerului de stomac?
- Cauze și factori de risc
- diagnostic
- terapie
- Prognostic/șanse de supraviețuire
- umfla
Definiție: ce este cancerul de stomac?
Tumorile stomacului care își au originea în mucoasa stomacului sunt denumite de obicei „cancer de stomac”. Deoarece aceste carcinoame gastrice provin de obicei din celulele glandulare ale mucoasei gastrice, ele aparțin așa-numitelor adenocarcinoame.
Pe lângă carcinoamele gastrice clasice, pot apărea și alte tipuri de tumori în stomac, de exemplu:
- Leiomiosarcoame, care apar din țesutul muscular din peretele stomacului
- Tumorile stromale gastrointestinale (GIST), un grup de tumori ale țesuturilor moi
- Limfom MALT, care este o boală malignă a țesutului limfatic
Acest text se limitează la carcinomul gastric clasic care își are originea în mucoasa gastrică.
Cancerul de stomac este unul dintre puținele tipuri de cancer a căror incidență în țările occidentale a scăzut în ultimele decenii. Unii oameni de știință atribuie acest lucru frigiderelor și congelatoarelor și consumului redus rezultat de carne conservată prin sărare, întărire sau fumat (mai multe despre acest lucru în secțiunea „Cauze”).
Cu toate acestea, cancerul de stomac este încă răspândit în Germania. Aproximativ 15.000 de cazuri noi apar în această țară în fiecare an. Vârsta medie de debut este de aproximativ 72 de ani pentru bărbați și 75 de ani pentru femei. Bărbații sunt afectați puțin mai des decât femeile.
Simptome: care sunt semnele cancerului de stomac?
În fazele incipiente, cancerul de stomac provoacă puține sau deloc simptome. Prin urmare, boala este adesea descoperită numai atunci când tumora a progresat dincolo de acest stadiu în care succesul vindecării este cel mai mare. Dacă tumora nu mai este operabilă, șansele de recuperare sunt slabe.
Dacă apar simptome, acestea sunt adesea foarte nespecifice și nu sugerează neapărat cancer de stomac, de exemplu:
- dificultăți la înghițire
- vărsături frecvente
- Pierderea poftei de mâncare
- slăbire neclară
- Sânge în scaun, scaun de culoare neagră
- anemie neclară
Prin urmare: Dacă aveți reclamații repetate în zona abdominală superioară, consultați un medic pentru a fi sigur. El poate clarifica cauza.
Cauze și factori de risc
În materialul său genetic, fiecare celulă din corp conține instrucțiuni cu privire la sarcinile de îndeplinit și când să se împartă. În plus, stipulează circumstanțele în care ea trebuie să se sinucidă, de exemplu, atunci când are vârsta înaintată, anumite modificări genetice sau funcții afectate. În acest context, se vorbește despre așa-numita moarte celulară programată (apoptoză).
Cu toate acestea, unele celule se schimbă în așa fel încât acest mecanism de protecție să nu mai funcționeze corect pentru ele. De regulă, o astfel de celulă moare după un timp. Rareori se întâmplă să scape complet de celelalte mecanisme de control ale corpului și să se împartă necontrolat la intervale scurte de timp. Se dezvoltă o tumoare. Degenerarea celulelor și, astfel, dezvoltarea cancerului - de exemplu în stomac - poate fi promovată de anumiți factori de risc.
Factorii de risc pentru cancerul de stomac includ:
- Infecția cu Helicobacter pylori
- Fum
- consum excesiv de alcool
- consumul frecvent de alimente puternic sărate, vindecate, afumate sau la grătar
- Cancer de stomac la părinți, frați sau copii
- chirurgie gastrică anterioară
- anemie pernicioasă
- anumite predispoziții ereditare pentru cancer (sindroame de predispoziție a carcinomului), cum ar fi predispoziția pentru așa-numitul carcinom gastric difuz ereditar (HDGC) sau carcinom colorectal ereditar nepolipic (HNPCC)
- vârsta mai în vârstă
Purtătorii HDGC și pacienții cu HNPCC prezintă un risc crescut de cancer gastric comparativ cu populația generală. Ei au gastroscopie regulată pentru a detecta precoce cancerul de stomac.
Cel mai important factor de risc pentru cancerul gastric este infecția cu bacteria Helicobacter pylori. Helicobacter pylori apare în stomacul fiecărei a doua persoane din întreaga lume; 48% dintre adulți sunt, de asemenea, afectați în Germania. Helicobacter pylori provoacă un tip de inflamație a stomacului numită gastrită de tip B. Inflamația cronică poate favoriza dezvoltarea tumorilor. Bacteria este, de asemenea, cauza majorității tuturor ulcerelor gastrice.
O inflamație a mucoasei gastrice cauzată de bacteria Helicobacter pylori poate fi acum tratată în mod fiabil cu medicamente. Acest lucru nu este recomandat doar din cauza simptomelor cauzate de gastrită, ci și din cauza riscului crescut de cancer de stomac.
diagnostic
Dacă medicul suspectează o boală de stomac, îl va întreba pe pacient cu precizie despre simptomele și obiceiurile sale alimentare. Apoi îl examinează. Printre altele, el caută ganglioni limfatici umflați și un nod în abdomen.
Cu toate acestea, pentru a diagnostica o boală de stomac, este de obicei necesar să se uite în organ. O gastroscopie face acest lucru posibil. Pacientul înghite un fel de tub pe care medicul îl împinge din gură prin esofag și în stomac. Acest dispozitiv tip tub este echipat la capătul frontal cu o sursă de lumină și o cameră video mică, astfel încât peretele interior al stomacului să poată fi examinat pe un monitor. Cu ajutorul unor clești mici, medicul poate preleva probe de țesut, care pot fi folosite ulterior pentru a detecta sau exclude, de exemplu, inflamația, infestarea cu Helicobacter pylori sau cancerul de stomac.
Stadializare: Cât de departe s-a răspândit tumoarea?
Dacă examinarea probelor de țesut relevă că este vorba de cancer gastric, urmează așa-numita stadializare: în mai multe examinări suplimentare, stadiul și răspândirea bolii sunt înregistrate.
Cu ultrasunete endoscopice (cunoscute sub numele de endosonografie), un cap cu ultrasunete este introdus în stomac, care, la fel ca gastroscopia, se face și prin gură. Această examinare poate fi utilizată pentru a determina exact cât de mult a pătruns tumora deja în peretele stomacului.
Cu ajutorul altor examinări cu ultrasunete (de exemplu a abdomenului) și a tomografiei computerizate a pieptului, abdomenului și bazinului, se caută orice tumori fiice (metastaze).
Ce metastaze există în cancerul de stomac?
Cancerul de stomac se răspândește prin sistemul limfatic, sânge sau direct mai departe de-a lungul organelor vecine. Prin urmare, metastazele sunt adesea în ficat sau în ganglionii limfatici ai abdomenului și plămânilor, de exemplu. Metastazele se pot dezvolta și în ovare (tumora Krukenberg) sau în așa-numitul spațiu Douglas dintre uter și rect.
În cazul tumorilor avansate local care urmează să fie operate, pentru a exclude că tumora s-a răspândit deja în peritoneu, medicul va efectua o laparoscopie.
O scintigrafie scheletică poate fi efectuată pentru simptome care indică tumori fiice (metastaze) la nivelul osului (de exemplu dureri osoase). În timpul acestei examinări, pacientului i se injectează o substanță slab radioactivă (numită „trasor”) într-o venă. Această substanță este stocată temporar în os. Deoarece remodelarea osoasă este crescută în zonele periferice ale metastazelor, aici se acumulează mai multe trasoare și aceste zone par mai întunecate în scintigramă.
Există, de asemenea, anumiți markeri tumorali pe care medicul îi poate determina în sânge. Cu toate acestea, aceste valori nu au nicio semnificație pentru diagnostic, ci servesc doar ca valori comparative pentru a putea determina succesul tratamentului.
În laborator, tipul de creștere a tumorii (clasificarea Laurén) și gradul de diferențiere a celulelor tumorale („gradare”) pot fi determinate folosind proba de țesut din gastroscopie. Cele două tipuri principale din clasificarea Laurén sunt carcinomul gastric intestinal, care crește mai mult ca polipi și superficial, și carcinomul gastric difuz, care crește în peretele stomacului, este adesea dificil de diferențiat de mediul înconjurător și se răspândește devreme în ganglionii limfatici.
Laparoscopie
CT: beneficii și riscuri
Așa funcționează o scintigrafie osoasă
Examinarea cu ultrasunete
CA 19-9
CA 72-4
terapie
Măsura, tipul de creștere și localizarea tumorii determină întinderea operației. Tumorile care sunt încă limitate la cel mai interior strat al peretelui stomacului (membrana mucoasă) pot fi îndepărtate ca parte a unei gastroscopii (rezecție endoscopică).
Aici sunt eliminate doar tumora și țesutul direct adiacent. În cazul tumorilor încarnate mai adânc, trebuie eliminată o parte sau tot stomacul, inclusiv ganglionii limfatici din jur - posibil și partea inferioară a esofagului sau splina și o parte a pancreasului. Pentru a restabili trecerea alimentelor, restul stomacului sau capătul esofagului este conectat la intestinul subțire.
Chimioterapia suplimentară (efectuată atât înainte, cât și după intervenția chirurgicală) îmbunătățește șansele de supraviețuire la pacienții cu tumori avansate local care se află în zona de tranziție între esofag și stomac sau când tumora provoacă sângerări gastrice recurente sau îngustarea tractului digestiv.
Dacă tumora s-a răspândit în peritoneu (carcinoză peritoneală), îndepărtarea chirurgicală a părților afectate ale peritoneului combinată cu așa-numita chimioterapie hipertermică intraperitoneală (în care medicamentele sunt administrate direct în cavitatea abdominală) poate crește supraviețuirea la unii dintre pacienți. Un astfel de tratament trebuie administrat de preferință ca parte a unui studiu clinic.
Dacă tumora nu poate fi îndepărtată complet, nu este necesară intervenția chirurgicală. În acest caz, tratamentul medicamentos (chimioterapie, posibil combinat cu medicamente vizate) poate ameliora simptomele, extinde supraviețuirea și îmbunătăți calitatea vieții.
Imunoterapia cu așa-numiții inhibitori ai punctelor de control este, de asemenea, testată intens pentru cancerul gastric. Devine evident că acești agenți s-ar putea stabili în curând ca o altă opțiune de tratament. Scopul aici este de a cerceta care subgrupuri de pacienți cu cancer gastric beneficiază de fapt de imunoterapie.
De asemenea, este important ca pacienții cu cancer de stomac să își asigure în continuare dieta. Dacă stomacul este îngustat sever de tumoră, introducerea unui tub de plastic sau metal (cunoscut sub numele de stent) poate ajuta la trecerea alimentelor din nou. Alternativ, se poate efectua o intervenție chirurgicală pentru a ocoli zona îngustată. Dacă ambele nu reușesc, poate fi necesară nutriția artificială - de exemplu, printr-un tub subțire care este plasat prin pielea abdominală în stomac sau intestinul subțire (fistula de alimentare, tubul PEG).
Mulți pacienți au probleme digestive după operație. Cu toate acestea, acest lucru poate fi cel puțin parțial prevenit cu măsuri adecvate. La pacienții operați, nivelul de vitamina B12 din sânge trebuie monitorizat și, dacă valorile sunt prea mici, trebuie adăugată vitamina. Starea nutrițională trebuie, de asemenea, evaluată în mod regulat (controlul greutății).
- Intestinele iritabile cauze, simptome și terapie Mutaflor®
- Terapia sindromului intestinului iritabil; Ern; conducere; revista farmaciei
- Terapie cu urticarie; revista farmaciei
- Urticarie (cauze de urticarie); revista farmaciei
- Urticarie (simptome, cauze, terapie); revista farmaciei